���ڒ�ᇁE�����Ö�᎐f�ÃK�C�h���C���i�āj�ɂ�
����p��̒�`�E����
�y���ڒ�ᇁz���ڂɐ������ᇂ̑��̂ŁA��X�̌����Ő�����
���A�Ö�����ᇂ̕p�x���ł��������Ăł͖�V�`�W���͐Ö����Ƃ���Ă���B��P���͓������ŗ��҂̍��������邪�A���ڒ�ᇂ̑����͏z��Q�ɂ����̂ł�
��B���̑��̌����Ƃ����P���a�A��ጁA������ᇁA�����ǁA�ڐG�畆���Ȃǂ�����B
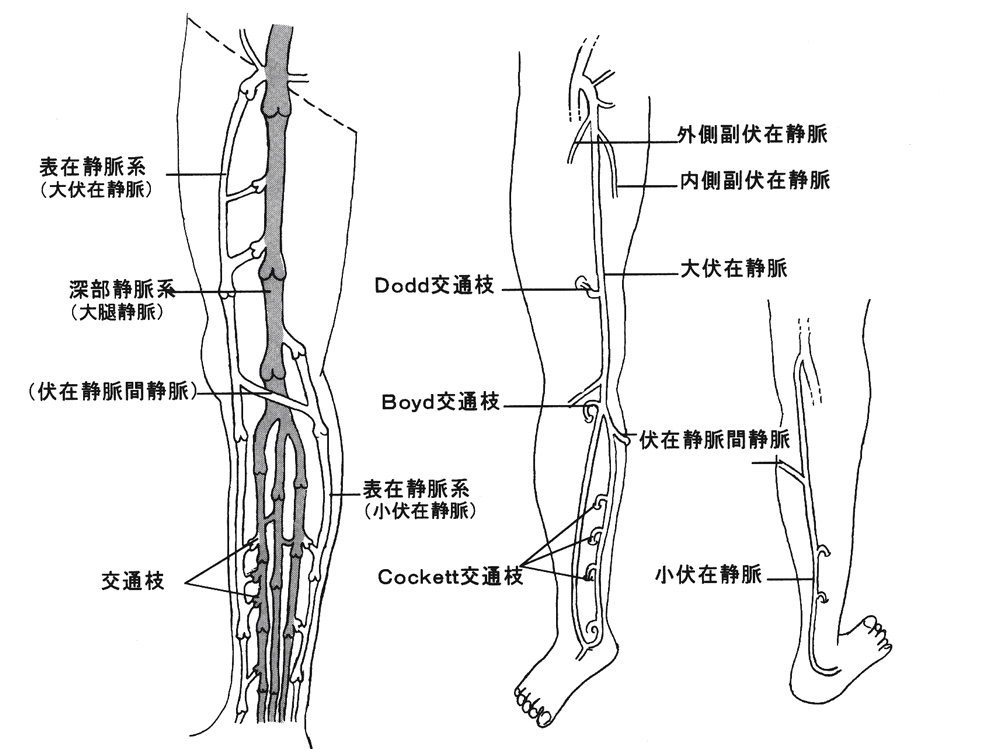
�y�Ö������ڒ�
ᇁz�Ö������ؐ���ᇁA
�����ؐ���ᇁA�܂��͒P�ɐÖ�����ᇂƂ��Ă��B�Ö�����Q�i������Ö������j�ɂ�萶�����ᇂŁA�Ö���������Ԃɂ��畆�����A����ɑ�
�o�ȂǏ��O����������Ē�ᇂ��邱�Ƃ������B�����̑����͈ꎟ�������Ö�ᎂł��邪�A�������Ö�ᎂɂ���Ă�������B���ڂ̉��P�^�R���瑫�w�ɐ�
���邱�Ƃ������B
�y�����ؐ��畆
���z�����ؐ����]�B�Ö�
�������Ö���������Ԃɂ���Đ����鎼�]�E�畆���ł���B���ڂɐ����邱�Ƃ������A�����̑����͈ꎟ�������Ö�ᎂł��邪�A�������Ö�ᎂɂ���Ă�
������B
�y�����Ö��������z���ʂʼn����^�����i�ܐ旧���E�����݉^���j��
���A���ږ������ł̐Ö�����������Ԃ������B���펈�ł����ʈ��Î��́A���S�Ö��̍����܂ł̐Ö��������ߕ��ɂ������Ă���A��80�`100mmHg �ł��邪�A�����̉^���ɂ��|���v��p�ŁA����
���ɖ�30mmHg �ȉ��ɂ܂Œቺ����B�ꎟ���Ö�ᎂł́A�Ö��ٕs
�S�̂��߉^�����ł���60mmHg ���x�܂ł����ቺ�����A�[���Ö������ǁiDVT�j �Ȃǐ[���Ö��ǎ��ł́A�قƂ�ǒቺ���Ȃ����A
�܂��͉����^���ɂ��㏸����ꍇ������B���̗l�ȉ^�����ɉ��ږ������Ö������ቺ���Ȃ���Ԃ������B
�y�����Ö�ᎁz�����\�ݐÖ����g���E�֍s���鎾���ł���B�uᎁv
�Ə������A�K�������R�u��łȂ��ꍇ���܂܂��B�ꎟ�������Ö�ᎂƓ������Ö�ᎂɑ�ʂ����B
�y�ꎟ�������Ö�ᎁz�ꎟ���Ö�ᎂƂ������B�����\�ݐÖ����g���E�֍s
���鎾���̂����A�g���E�֍s���Ă���Ö����̂��̂Ɍ����̂���ꍇ���ĂԁB�����̉����Ö�ᎂ͈ꎟ���Ö�ᎂł���B
�y�������Ö�ᎁz���Ö�ᎂƂ������B�g���E�֍s���Ă��鉺���\
�ݐÖ����̂��̂Ɍ����̂Ȃ��A���i�������j�ɕa�ς����݂���ꍇ���ĂԁB���̌����Ƃ��Ă͐[���Ö������ǁiDVT�j
�⌌�����ǂɔ������́iDVT��Ö�ᎁj�̑��ɔD�P�A���Փ���ᇁA���Ö�ᑁA���ǐ���ᇂȂǂ���
��BDVT��Ö�ᎂ��������ADVT��ɐ[
���Ö����đa�ʂ����ꍇ�́A�[���Ö��̊J���m�F�̂��߂̌����ňꎟ���Ö�ᎂƑS���ӕʂł��Ȃ��������蒍�ӂ�v����B���̏ꍇ�́A�[���Ö��ٕs�S�i�ًt
���j�Ȃǂɂ��A���ڋ�
�|���v���[����p������
�ڂ̐Ö���������ԁi�Ö������j�������B���ʂł����ݐÖ����[���Ö��̃o�C�p�X�Ƃ��ċ@�\���Ă���ꍇ�ɁA������ꎟ���Ö�ᎂƌ�f���ĐÖ�ᎎ�p��
�s�����ꍇ�́A�p��ɐÖ��������X�ɘ��i���d�lj�����ꍇ������B�܂��ADVT�̊����������Ă��A���炩�ȕًt����[���Ö���
���F�߂��Ȃ��ꍇ������B
�y�����Ö��z�����̐Ö��͕\�ݐÖ��A�[���Ö��A��ʎ}�ɕ�����
���B
�y�����\�ݐÖ��z�畆�\�ʂɋ߂������𑖍s�����E�����ݐÖ��₻
�̕��}�̐Ö��̂��ĉ����\�ݐÖ��ƌĂԁB����ł͉����Ö��̖�P�`�Q�������̕\�ݐÖ��n����Ċҗ����Ă���B�\�ݐÖ��E�[���Ö��Ƃ��ɑ����̐Ö���
������A����ɂ��|���v��p�ŁA���̐Ö��͊җ�����Ă���B�Ȃ��A�[���Ö������ǂȂǂŖ{���̐Ö��җ��H�ł���[���Ö��n�ɏ�Q���������ꍇ�́A�\��
�Ö��n���o�C�p�X�Ƃ��ē����A�����Â̏ꍇ�͓��Ö�ᎂɂȂ邱�Ƃ�����B
�}�P�@��������
�}�F�ɓ��F���F
�����ؐ���ᇁE�����Ö�ᎁA�畆�O�Ȋw540-549
2010,�G���Ђ�����
�y�啚�ݐÖ��z�����\�ݐÖ��̂P�ł���B���ʂ̑O������n��
��A���ړ�������s���ĕG���������ړ����𑖍s���āA�l�a���ő�ڐÖ��ɗ�������B���̊Ԃɂ��̕��}�̕\�ݐÖ����������邪�A��ʎ}�i���ʎ}�j�����
�[���Ö��n�ɂ��җ����Ă���B�����̏ꍇ�A�{���͂P�{�ł��邪�A�Q�`�R�{�ɕ�����ĕ������Ă���ꍇ������B
�y�����ݐÖ��z���ڌ�ʂ𑖍s����ʏ�͂P�{�̕\�ݐÖ��ł���B
�O�ʌ������n�܂艺�ڌ�ʂ̂قڒ�����G�|���Ɍ������A�G�|�Ö��ɗ�������B�����̂P�^�R�`�P�^�Q�͋ؖ����ɂ���B�[���Ö��Ƃ̌�ʎ}��啚�ݐÖ��Ƃ�
�Ԃɂ��q����\�ݐÖ�������B�����ݐÖ��̑��s�͌l���������A�G�|�Ö��ɗ���������͖̂�U�`�V���ŁA�G�|�Ö��ɐڍ����Ȃ���A�ڍ����Ă��邪���̂܂�
��ڌ�ʂ���s���l�a���ő啚�ݐÖ��ɍ�������ꍇ������B
�y�����[���Ö��z�����[���œ����ƕ������Ă���Ö��n�ŁA���ڂ̓�
���Ɠ����̊e�Ö����G���ō������ĕG�|�Ö��ƂȂ�A���ڐÖ��ƂȂ�l�a���ő啚�ݐÖ��Ɛڍ����A�O�����Ö��ւƂȂ���B����ł́A�����̐Ö����̖�
�W�`�X�����җ����Ă���B
�y��ʎ}�z���ʎ}�Ƃ������B�\�ݐÖ��n�Ɛ[���Ö��n���q����
����a�Rmm �ȉ��̐Ö��ŁA�Ö��ق����萳��ł͕\�݂���[���ւ̈���ʍs�ł���B
�y�s�S��ʎ}�z�s�S���ʎ}�Ƃ������B�����Ö�ᎂȂǂŐÖ�������
�������A�ٕs�S�ɂ��[���Ö��n����\�ݐÖ��n�ɋt������l�ɂȂ�����ʎ}��s�S��ʎ}�Ƃ����B
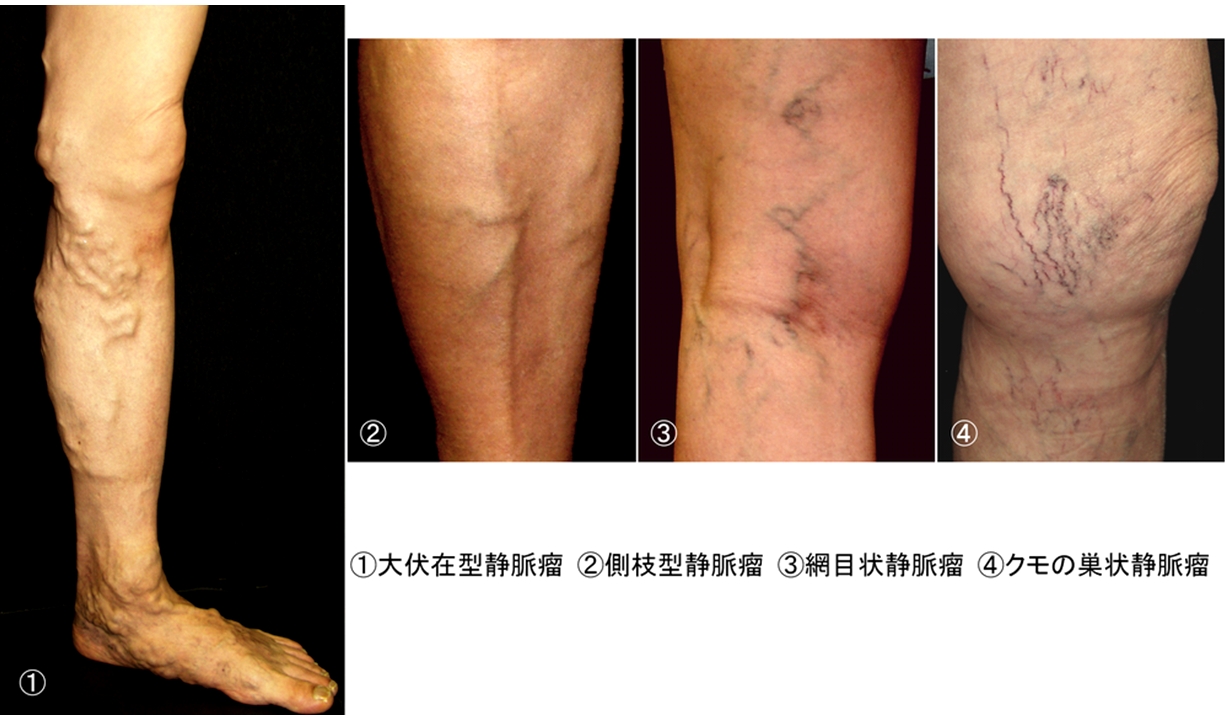
�y�ꎟ���Ö�ᎂ̌`�ԕ��ށz
�@�����C��
���ނ��邪�A����炪�����ɂ݂��邱�Ƃ�����B
�A�����C��
���Ö�ᎂƑ��̂��邱�Ƃ�����B
�@���^�Ö�ᎁF�{���^�Ö�ᎂƂ������B���Â�K�v�Ƃ���ꎟ����
��ᎂł͍ł������B
�啚�^�Ö�ᎂ͑啚�݁|��ڐÖ��ڍ��������̑�
���ݐÖ��ٕ̕s�S����t���������A��ڂ��牺�ڂ̓����ɐÖ��g����֍s���݂�B���ʏ㕔�≺�ڑO�ʂɂ����ؐ��畆�����ᇂ����Ƃ�����B�����^�Ö�
ᎂ́A�����݁|�G�|�Ö��ڍ��������̏����ݐÖ��ٕs�S���琶���A���ڌ�ʂ̐Ö��̊g���╪�}�Ö��̊g�����݂�B�O�ʏ㕔�ɂ����ؐ��畆�����ᇂ�����
������B�i�s��ł́A��|�����݊ԐÖ�����āA���ڕ��̑啚�ݐÖ��ɋt�����y�сA���ړ����̐Ö�ᎂ����ʒ���ɔ�]���݂邱�Ƃ�����B
�A���}�Ö�ᎁF���}�Ö�ᎂƂ������B���ݐÖ��{���ɐÖ�ᎂ�Ö�
�t�����݂�ꂸ�A���ݐÖ��ȊO�̕\�ݐÖ����g���E�֍s���Ă�����́B�P�Ƃł݂��邱�Ƃ͔�r�I���Ȃ��A���ݐÖ�ᎂ������Ƃ��Ă��Ȃ�����������K�v����
��B
�B�Ԗڏ�Ö�ᎁF�a�Q�`�R
mm �̐Ö������Ԗڏ�Ɋg��������́B
�C�N���̑���Ö�ᎁF�a�P
mm �ȉ��ׂ̍������g�F�̐Ö�����������́B
�}�Q�@�ꎟ������
�Ö�ᎂ̌`�ԕ��ށF�ɓ��F���F
�����ؐ���ᇁE�����Ö�ᎁA�畆�O�Ȋw540-549
2010,�G���Ђ��
�y�������s�S��
(chronic venous insufficiency�FCVI) �z�܂��́Achronic venous disorders:CVD
�����Ö��s�S�ǂƂ́u���炩�̌����ŁA�S���ւ̐�
���җ�����Q���ꂽ���ʁA�����̂��邳�E����E��E�u�ɁE���Ö�ᎁE���]�E�畆�d���E��ᇓ�������Ă���a�C�v�ƒ�`����Ă���B�[���Ö������nj�
��ǂ≺���Ö�ᎂ̖����ÂŐ����鉺���Ö���������Ԃ��������Ă��邽�߂ɐ�����BCEAP���ނ�
�]���Ė��m�ɕ��ނ����Õ��j�����߂邱�Ƃ������߂���B
�y�Ö�᎐��nj�Q�z�����ؐ��nj�Q�F�����Ö������ɂ���Ĉ����N��
�����Ǐ�i�����牺�ڂ̕���E���Ӕ�J���A�����ؐ����]�E�����A�F�f�����A�w���W�f���������A���F�ޏk�A���ڒ�ᇂȂǁj�Ƃ��Ĉ����Ă��閼�̂ł���B
����Ɋ܂܂��a�Ԃ̎�Ȍ����ɂ́A�ꎟ�������Ö�ᎂ̖����Õ��u��Ɛ[���Ö������nj��ǂ�����B���̂Q�͎��Ö@���قȂ�A�O�҂͌����ł��鉺���Ö�
ᎂ̎�p���Â��s���ׂ��ŁA��҂͌��i�Ȉ����Ö@�ȂǕۑ��I�Ö@���p�����Ȃ���Ȃ�Ȃ��B�Ȃ��A���̕a�Ԃ͖����Ö��s�S��(chronic venous insufficiency�FCVI�܂��́Achronic venous disorders:CVD)�ƌĂ��B
�yCEAP��
�ށz�����̐Ö�������
�́A1994 �NAmerican
Venous Forum �ō̑����ꂽCEAP����(2004�N����)��p���邱�Ƃ���ʓI�ł���B����
�́A�Տ�����C��0�` 6�A�a��E��c,p,s,n�ɁA
��U�w�I����A��s,d,p,n
�ɁA�a�Ԑ����w�I�@�\�s�SP ��r,o,n
�ŕ��ނ���B
�\�R�@CEAP����

�y�[���Ö������ǁiDVT�j�z�����ɉ����[���Ö��Ɍ�����������a�Ԃ������B�x
�����ǐ��ǁiPulmonary embolism�FPE�j
�Ɛ[���Ö������ǁiDeep vein thrombosis�FDVT�j���������邱�Ƃ������̂ő��̂��ĐÖ������ǐ��ǁivenous thromboembolism
: VTE�j�܂��͐Ö������ǁivenous thrombosis : VT�j���ĂԂ��Ƃ�����B�����̐����Ƃ��āu�E�B���q���[
�̂R�v�f�iVirchow's triad�j�v�@��
�Ǔ���זE�̏�Q�A�A�����̏�Q�A�B���t��
�Ő��̘��i�A���������Ă���B�ŋ߂ł̓q�����Ö��̌�������n�܂�[���Ö��������o����Ƃ̍l��������B�l�X�Ȍ��������邪�A�G�ߐl�H�ߒu���p���
�͖���DVT ��������Ƃ̕�����B�c�u�s�Ƃo�d�̓G�R�m�~�[�N���X�nj�Q�ƌĂ�邱
�Ƃ����邪�A��s�@���s�ȊO�ł������邽�߂���͓K�ȕa�Ԗ��ł͂Ȃ��B
�y�[���Ö������Ǘ\�h�K�C�h���C���z�x�����ǐ���/�[���Ö������ǁi�Ö������ǐ��ǁj�\�h�K�C�h���C���B�[���Ö������ǂ͔x�ǐ��ǂ̌����ł���A���ɏp���o
�Y��Ȃǂɑ������ǂ��s�K�ȓ]�A���Ƃ邱�Ƃ������B���̂��߁A2004 �N�ɓ��{�ł͏��߂āA�\
�h�I���u�Ⓤ�ی��K���ƂȂ��Ă���B
�y�[���Ö������nj��ǁz�[���Ö������ǁiDVT�j��̖������ɁA�����ɉ����Ö���������Ԃɂ���Ĉ����N�������Ǐ�������BDVT���̖������ł͑������s�̔��B��[���Ö��̍đa�ʂ�
���Ǐ�͌y������B�������A�������s�̔��B�s�ǂ�ٕs�S�i�ًt���j���c��Ɖ��ڋ|���v���[����p�����A�Ö����������ł��������邽�߁A�����̂���
���E����E��E�u�ɁE���Ö�ᎁE���]�E�F�f�����E�畆�d���E��ᇓ���������B
�y���𐫐Ö����z�����ɕ\�ݐÖ��̌����ɂ��Ö����������i�[����
���ɐ�������̂͐[���Ö������ǂƂ��ċ�ʂ���j�B�o�[�W���[�a�A�x�[�`�F�b�g�a�A�ÌŐ��n�n�ُ�A���������ǁA������ᇂȂǂɍ������Đ����邪�A����
�ł͐Ö������ɔ�����������̂������B�㎈�ł͐Ö����˂ȂLj㌴���������B
�y��V���Ö�ᎁz���܂�����邪�ڗ������A�����͊w��������Ö�
�̊g���������Ă���B�Ǐ�͐��l�̐Ö�ᎂƓ��l�����A�[���Ö����J�����Ă���X�g���b�s���O��p���s���ׂ��ꍇ�������B����Ɋ܂܂������I�ȕa�ԂƂ�
�āA�����Ö�ᎁE���ǎ�i�Ö���`���܂ށj�E�����̉������N���b�y���E�g���m�j�[�nj�Q(Klippel-Trenaunay syndrome)������B
�����̐���
�y�g�����f�����u���O�����zTrendelenburg
test�F��E�����ݐ�
������ѐ��ʎ}�ً̕@�\�ׂ�ۑ��I�����ł���B�����Ö�ᎊ��҂���ʂʼn������サ�ĕ\�ݐÖ��ƐÖ�ᎂ��ɂ���i���̂Ƃ��Ö�ᎂ��ɂȂ�Ȃ���
�A�[���Ö��̕ǂ��Ö�ᎎ��̂������ŏ[�����Ă���j�B���ɋ��サ���܂ܑ�ڕ��ɋ쌌�сi�S���o���h�Ȃǁj���������ʂɂ����Ö�ᎂ��[�����邩�ǂ�����
�ώ@����B�����ɏ[�����Ă���ꍇ�́A�쌌�т�葫���ɕs�S��ʎ}�����邩�A�܂��͏����ݐÖ��̋t�����l������B�Ö�ᎂ��ڗ����Ă��Ȃ��ꍇ�́A�啚��
�Ö��̋t���݂̂ŁA���ꂪ�쌌�тőj�~����Ă���B���̌�ɋ쌌�т��������Ö�ᎂ��c�����邱�Ƃ��m�F�ł���A�啚�ݐÖ��ٕ̕s�S�ƍl������B
�y�y���e�X�����zPerthes
test�F�[���Ö��̊J
���Ɛ��ʎ}�ً̕@�\���݂�ۑ��I�����ł���B�����Ö�ᎊ��҂𗧈ʂƂ��Ö�ᎂ��m�F���A��ڕ��ɋ쌌�т������B���̏�Ԃő����݉^�����ܐ旧���^������
���A���̋|���v��p�ɂ��A�Ö�ᎂ��y��������A�[���Ö��͊J�����Ă���Ɛ��肷��B���̉^���ɂĂ��܂�ω����Ȃ��ꍇ�́A�쌌�т�葫���ɕs�S��ʎ}
������Ɛ��肷��B�t�ɐÖ�ᎂ���������ꍇ�́A�[���Ö��̕ǂ��^���B
�y�h�v�����f�����z�����g�h�v�����f���p���Č����̏�Ԃ�����
�ł���B���������ǐ������≺���Ö������̐f�f�ɂ͕s���Ȍ����ł���B�����Ö��̌����ł͕K�����ʂōs���A�v���[�u�Ƀ[���[�������Ղ�t���Ĕ畆����
�����Ȃ��悤�ɂ���B�[���Ö��̌�����\�ݐÖ��i��E�����ݐÖ��Ƃ��̕��}�j�̋t���̗L�����m�F�ł���BValsalva
�@�≺�ڃ~���L���O�@�Ȃǂɂ��t�s�������������A�t�������Έُ�ł���B�\�ݐÖ��ł͋t�����悵�Ȃ��̂�����ł���B

�}�R�@�h�v�����f
��F���f��̂݁i���j�A�����������m�@�\�̂�����́i�E�j�Ȃǂ�����B
�y�����Ö����e�����z�����ɐ[���Ö��̊J�����m�F���錟���ł���B����
���p���Ĕ����ʁ`���ʂōs���B��ځA���ڂƑ��ߏ㕔�ɋ쌌�т������A���w�Ö�����h���đ��e�܂𒍓����A���e�܂��[���Ö��ɗ������Ă����̂�����
�m�F���Ȃ���B�e���A�[���Ö��̊m�F���o������쌌�т��O�����}��Ö�ᎂ��m�F����B�N�P�I�����ł��邪�`�o�͈͂����肳���B
�y�������eCT�����z��ʓI�ɂ͏㎈�Ö����瑢�e�܂𒍓����A�����Ö�
�̕`�o�\�����߂邽�߂ɁA�X�L�����^�C�~���O�����炵�āA�����̐Ö�����CT�B�e����B3D �����쐬����A�p�O�����Ƃ��ėL�p�ł���B�܂��A����������A�A�e�����Ƃ��Ċm�F�ł���B
�y�����J���[�h�v���G�R�[�����z�����g�f�w�@�ŐÖ���ᎂ̑��s�A���}����ʎ}�̋�
�ݐf�f���s�����Aduplex
scan �@�p���邱�Ƃŕ\�ݐÖ��݂̂Ȃ炸�A���ʎ}�s�S�̗L����[���Ö��̏��ł���B
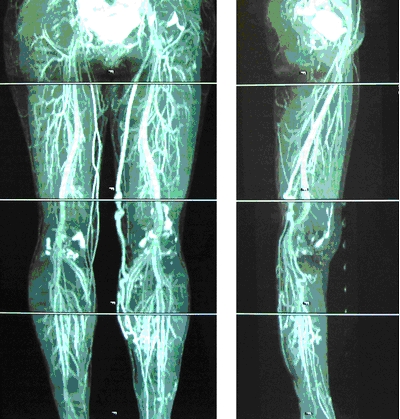
�y����MRI��
���B�e�zMRI ��p���ĉ����Ö����B�e�����N�P�I�����@�ł�
��BT2 �����������ɂ��ĉt�̂̐M�����������A�����̕������w�肷�邱�Ƃɂ���āA�����̉e��
��r�����ĐÖ��݂̂�`�o����B�[���Ö��ƕ\�ݐÖ����̌�ʎ}���܂߂ďڍׂɒm�邱�Ƃ��ł��A�R D ��
���쐬����A�p�O�̕]���ɍł��L�p�Ȍ����@�ł���B���������ڕ�����Ă���ꍇ�͗ǍD�ȉ摜�͓����Ȃ����Ƃ�����B�܂��S�y�[�X���[�J�[��̓�
�ɋ����ٕ�������ꍇ�͋֊��ł���B
�}�S�@MRI �Ö��B�e�i���啚�ݐÖ�ᎁj�A�E�ʐ^�͍������̑��ʑ�
�y���ڐÖ����g�����z���ڐÖ��̖��N�P�����@�ł���B�̈ʕϊ���^����
�ׁA�쌌�Ȃǂł̉��ڂ̗e�ϕω��𑪒肷�邱�ƂŁA�Ö��җ��@�\��]������B��C�e�ʖ��g�@�iAPG:airplethysmography)�A
���ˎ����d�e�ʖ��g�@�iPPG:photoplethysmagraphy�j�A�X�g���C���Q�[�W�e
�ʖ��g�@�iSPG:strain gauge plethysmography)�Ȃǂ����邪�A��
�߂ł͋�C�e�ϖ��g�@���p�����邱�Ƃ������B������@�Ƃ��āA�|���v���g�@�ɂ�艺�ڋ|���v�ɂ��Ö��җ��@�\��]���E��ʂ��邱�Ƃ�A�����@�ɂ�
��[���Ö��̊җ���Q�̗L�����������邱�Ƃ��\�ł���B
�yABI��
����ABPI�i�������^�㎈����j�zAnkle Brachial Pressure
Index =���ߏ�r
������B��r�Ɖ����i��Ɍ����������⑫�w�����j�̌����𑪒肵�A���̔�i��������/�㎈�����j�ɂ�莦�����l�ł���B����l��1.0
�` 1.4�ł���A��ʓI��0.9
�ȉ��ُ͈�Ƃ����B���������������d���ł�ABI ������l�ƂȂ邱�Ƃ�����B
���̂��ߌ��݂ł͌������g�������u�iABI/PWV�j��p���邱�Ƃɂ���ĒZ���Ԃɑ���ł���B��
��ł͎l���̓��������Ɠ����ɖ��g�`�����x�𑪒肷�邱�ƂŁA���킩�����d�����̊ӕʐf�f���\�Ƃ���Ă���B
���Ö@�̐���
�y�����Ö@�z�����Ö�ᎁA�[���Ö������ǁA�����p����ɑ���
�ۑ��I���ÂƂ��čł��d�v�Ȏ��Ö@�ł���B�e����т�e���X�g�b�L���O��p����B��ᇂ�����ꍇ�͈����������Ȃ��犪���邽�ߒe����т��g���₷���A
��ᇂ��Ȃ��ꍇ�̓X�g�b�L���O���g���₷���B������������������������ꍇ�͒��ӂ��K�v�ŁA����ABI�i��
�����^�㎈����j��0.8�����ł͈����Ö@���s��Ȃ��ق����悢�Ƃ̕�����B���N���������ɒe
����т��e���X�g�b�L���O�����A�A�Q�O�܂ő����A�A�Q���͉��ڂ��10cm�i���z�c�Q��������
�̉��ɕ~���āj���シ��B�����Ö@�͎�p���Â��s��Ȃ������ɂ͌p�����čs���A��p���Ì�̏ꍇ�ł��Q�`�R�����s���悤�ɂ���B
�y�e����сz�����Ö@�ɗp�����L�k���̕�тł���B��r�I�l�i�������A�����́E
�����͈͂��ł��邪�A����₷���E�قǂ��₷���A�������ɂ�鈳���͂̍����o�₷���B�������A��ᇂ�L����ꍇ�́A�����ɂ��ɂ݂�A��ᇂ�핢����
�K�[�[������ɂ������߃X�g�b�L���O���g���₷���B��������������悤�ɂ��Ċ����n�߁A�����^�Ö�ᎂł͂S�C���`���̂��̂�p���ĕG�܂ŁA�啚�^��
��ᎂł͂U�C���`���ő�ڂ܂Ŋ����B�ψ�Ɉ����ł���悤�Ɋ����ɂ͊��ꂪ�K�v�ł���B

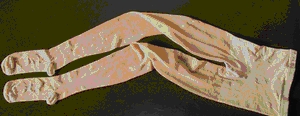
�}�T�@�e�����
�y�e���X�g�b�L���O�z�����Ö������E�����p����Ȃǂ̎��×p�X�g�b�L��
�O�ł���B�p���p��̐[���Ö������ǂ̗\�h�Ƃ��Ă��p�����Ă���B�p���e�B�X�g�b�L���O�A�X�g�b�L���O�^�A�n�C�\�b�N�X�^�^������A�䕔�̂�����̂Ɩ�
�����̂�����B�����̃��[�J�[���甭������Ă���A���ꂼ��SS�ES�EM�EL�ELL �Ȃǂ̃T�C�Y�ƁA�������ɂ��ċ��E���E��Ȃǂ̕\�L������B�����̒����E�����ɉ����đI������B�X
�g�b�L���O�ł̈����Ö@�́A�[���Ȑ������K�v�ł���B�K�ȃT�C�Y�ł́A�ŏ��͊ȒP�ɗ�������̂ł͂Ȃ����Ƃ�������Ă����B�ȒP�ɗ�����ꍇ�͑��ɍ���
�Ă��Ȃ��i������������Ȃ��j���ƁA�䏊�p�S����܂Ȃǂ�p����Ɣ�r�I�����₷�����ƂȂǂ��������Ă����Ƃ悢�B�e���X�g�b�L���O���p���ɗp����⏕��
��������������B
 �@
�@
 �@�@
�@�@
�}�U�@�e���X�g�b
�L���O�F�p���e�B�X�g�b�L��
�O�^�i�㍶�j�A�X�g�b�L���O�^�i��E�j�A
�n�C�\�b�N�X�^�i��
���j�A���͂̎ア�ꍇ�ɗp����S����܁i���E�j
�}�V�@�o�g���[® �e���X�g�b�L���O���p���̕⏕���B
�ܐ悠���^�C�v��
�����X�g�b�L���O�p�ɂ́A�C�[�W�X���C�h®�Ȃǂ�����B
�y�T�|�[�g�X�g�b�L���O�z�u�Ђ����ߗp�X�g�b�L���O�v��u�����X�g�b�L��
�O�v�̖��̂Ŕ̔�����Ă����ߗ��i�̒e���X�g�b�L���O�ł���B���×p�̃X�g�b
�L���O�𗚂��ɂ́A���͂��K�v�ł���A����҂∬�͂̎ア���҂ɂ́A���̃T�|�[�g�X�g�b�L���O�̏d�˗��������߂�̂��悢�B
�y�����Ö�ᎎ�p�z�ꎟ�������Ö�ᎂɑ����p�̑��̂ł���B�Ö������p�i�X�g���b�s���O��p�j�ƍ��ʌ��F�p�A
�d���Ö@�Ȃǂ��ی��f�ÂƂ��ĔF�߂��Ă���B�ǂ̎��Âɂ����Ă��A�p�O�ɐ[���Ö��̊J���m�F���s���A���ʂƉ�ʂŃh�v�����f��ƃG�R�[��p���ĐÖ��̈�
�u���}�[�N���A��p���ʂ����肵�Ă����Ď�p�ɗՂށB�e�@�ɂ��Ă͎����ȉ��ɋL�ڂ���B
�y�Ö������p�i�X�g���b�s���O��p�j�z���ݐÖ��̊g�������x�i�Ö�ᎂ������F�{�݂ɂ��
�قȂ邪���ʂől�a���啚�ݐÖ��a���W mm �ȏ�j�̏ꍇ�I�����ׂ���p�ł���B�ٕs�S�ƂȂ�
�����ݐÖ������鍪���I���Ö@�ŁA�s�S��ʎ}���Ւf����邽�߈��肵�����т�������B���Ŗ����E�d���O������A�ŋ߂ł͑�ʒ�Z�x�Ǐ��Z�������iTLA�@�j�{��ڐ_�o�u���b�N�ōs���{�݂�����B
ꋌa���ő啚�ݐÖ������ʌ��F�ؗ�������A���ڂ�
�啚�ݐÖ�����ꋌa���Ɍ������ăX�g���b�s���O���C���[��}�����A�w�b�h�i�I���[�u�j�Ɋ����Ĕ�������Babcock
�@�ƁA������g�킸�X�g���b�s���O���C���[�ɐÖ������F���āA�Ö�����|�����Ĉ����Ĕ���������|�X�g���b�s���O�@������B��҂̕����_�o
��Q�����Ȃ����A�����Ö����r���Œf�邱�Ƃ����蒍�ӂ��K�v�ł���B�Ö�ᎍ����p�ƌĂ�邱�Ƃ����邪�A�p��T�N�o�߂���ƁA�R�`�S���ōĔ��i�ʂ�
�\�ݐÖ�������t���j���݂���Ƃ̕�����B
�y���ʌ��F�p�z���ݐÖ��̊g���������x�̏ꍇ�ɑI��������p��
����B�Ǐ������ōs���B�啚�ݐÖ�ᎂł�ꋌa������⑫���ɁA�����ݐÖ��ł͕G�|���ɔ畆�؊J�������A�牺�����āA���ݐÖ���I�o���A�[���Ö��ւ�
���������m�F���Ă��ꂪ���Ȃ��悤�ɕ��ݐÖ����d���F���Đؗ�����B���̎������ɐ[���Ö��ɗ������镪�}�����F�ؗ����Ă����B���ʌ��F�݂̂ł͍Ĕ�
���݂��邱�Ƃ�����A���ʂƕG�̏㉺�̂R�J���̌��F�ؗ����s���āA����d���Ö@�p����{�݂������B
�y�d���Ö@�z���Ö�ᎂɑ��鎡�Ö@�B���Ö�ᎂ̕��ɍd���܂�
��������B�|���h�J�m�[�����ی��K���ƂȂ��Ă���B27G �j��p����0.5 �`�P���̃|���h�J�m�[����᎓��ɒ������Ēe����тɂĈ�������i�����d���Ö@�j�B�ŋ߂ł́A��C��
�������ĖA��Ƃ�����������@�i�A��d���Ö@�F�t�H�[���d���Ö@�j���s���Ă���B�Ȃ��A�d���܂́A���ʂŌa8mm��
�z���镚�^�Ö�ᎂɂ͓K���ƂȂ炸�A�]���ĉ��ڒ�ᇂ̌����ƂȂ�悤�ȉ����Ö�ᎂɂ́A�ʏ�͒P�Ƃł͍s��Ȃ��B
�y�O�p��z �畆��ʂ��āA����
���͔畆�a���ɒ��ډ�����Ǐ����Âɗp�����܂ł���A��܂Ɋe��̎�܂�z�����Ďg�p������̂������B
�y�n���핢�ށz
�n���핢�ނ́A�h���b�V���O�ށi�ߑ�I�ȑn���핢�ށj�ƃK�[�[�Ȃǂ̈�Íޗ��i�ÓT�I�ȑn���핢�ށj�ɑ�ʂ����B�O�҂́A���������ێ����đn��������
�œK�Ȋ�������Íޗ��ł���A�n���̏�Ԃ���o�t�̗ʂɂ���Ďg��������K�v������B��҂͟��o�t�����Ȃ��ꍇ�A�n�����������������ێ��ł���
���B�n����핢���邱�Ƃɂ�莼�������ێ����đn�������ɍœK�Ȋ������A�]���̃K�[�[�ȊO�̈�Íޗ���n���핢�ނ��邢�̓h���b�V���O�ނƌď�
���邱�Ƃ�����B
�y�h���b�V���O
�ށz
�n�ɂ����鎼�����`����ړI�Ƃ����ߑ�I�ȑn���핢�ނ������A�]���̖ŋۃK�[�[�͏����B